食道外科
スタッフ
-

田中善宏
講師
-

佐藤悠太
助教・大学院
特色
食道は、のど(咽頭)と胃の間をつなぐ管状の臓器で、口から食べた食物を胃に送る働きをしています。われわれ食道チームでは、食道に発生する悪性疾患(がん)をはじめ、良性疾患(アカラシア・食道憩室・良性腫瘍)など様々な疾患に対して治療を行っています。特に食道がんは、消化器がんの中でも治りにくく、手術も高難度となるため、専門的な治療が必要です。早期の食道がんの場合は消化器内科による内視鏡治療が可能ですが、進行した食道がんの治療は手術、放射線、抗がん剤の3本柱を駆使して行います。くび、胸、腹と3つの領域を繋ぐ食道の手術は、患者さんにかかる侵襲(ストレス・負担)が大変大きなものとなります。しかし、われわれ食道チームは消化器内科・放射線科・頭頚部外科・形成外科をはじめ、さまざまな診療科と連携し、患者さんにとって一番よい治療法を選択することをスローガンに、あらゆる食道疾患の患者さんを診療しています。
診療実績

主な疾患
食道癌
早期の食道がんは症状がほとんどありませんが、まれにしみる感じや違和感があります。食道がんが進行すると喉のつかえ感、体重減少、声がかすれるなどの症状が現れます。
当科での食道がんに対する治療方針
-
Stage 0/I
内視鏡治療、手術、化学放射線療法 -
Stage II/III
術前化学療法+手術、場合により術後補助化学療法の追加 -
Stage IV
化学療法もしくは化学放射線療法、治療効果が得られれば手術、場合により術後化学療法の追加
治療の詳細
-
内視鏡治療
粘膜内に留まっている早期がんに対して、内視鏡(胃カメラ)で切除する方法です。当院では消化器内科が行います。内視鏡切除の結果次第で、われわれ食道チームで追加手術が必要となることもあります。 -
手術
食道がんを含めた食道の切除と、転移を来しうるリンパ節を取り去ることからなります。食道を取り去った後は、胃を持ち上げてくびで吻合して食べ物の通り道を再建します。食道がんの手術はくび・胸・腹におよぶ広範囲なものであり、外科手術の中でも最も大きな手術の一つになります。 -
放射線治療
毎日1回、放射線照射装置に入り、くび・胸・腹の一部に放射線をあてます。基本的に1週間に5回(月曜~金曜)、合計で6週間必要とします。その後、副作用からの回復期間や治療の効果判定などに1か月ほど必要とします。当院ではわれわれ食道チームと放射線科が合同でマネージメントを行うため診療経験が豊富です。 -
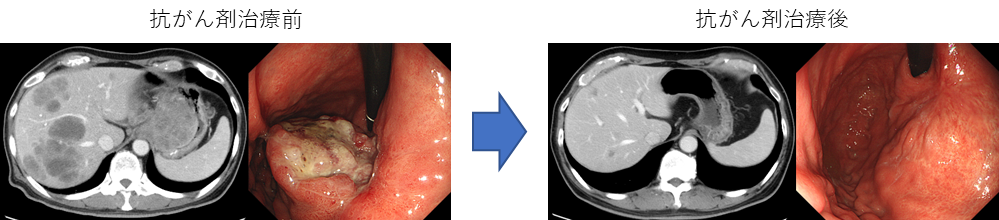
化学療法(抗がん剤)
化学療法には手術を前提とした術前化学療法と、切除不能がんに対する化学療法があります。術前化学療法は、全身に広がった目に見えないがん細胞を事前に消し去り、手術で残り全てのがんを取り去ることが目的となります。切除不能がんに対する化学療法に関しては、近年、免疫チェックポイント阻害薬と呼ばれる新たな効能の薬の使用が認められ、更なる治療効果が期待できる時代になりました。われわれは適応ある患者さんに積極的に提案しています。
当科の取り組み
①手術
-
患者さんに負担の少ない優しい手術
われわれは、従来の開胸手術と比較して傷が小さく、術後の回復も早い胸腔鏡下食道手術を積極的に行っています。ほかに病気がある方や、ご高齢の方であっても、それぞれの患者さんに応じた適切で優しい手術を行うことでお元気に退院される方がたくさんいらっしゃいます。食道手術① 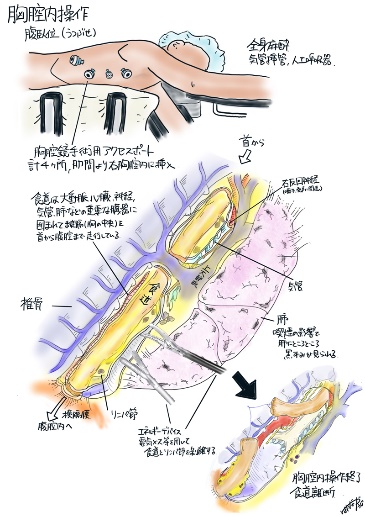
食道手術② 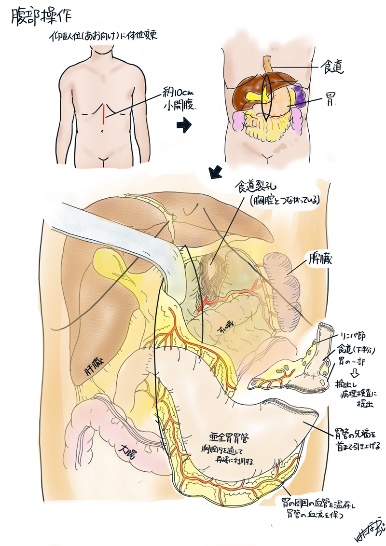
食道手術③ 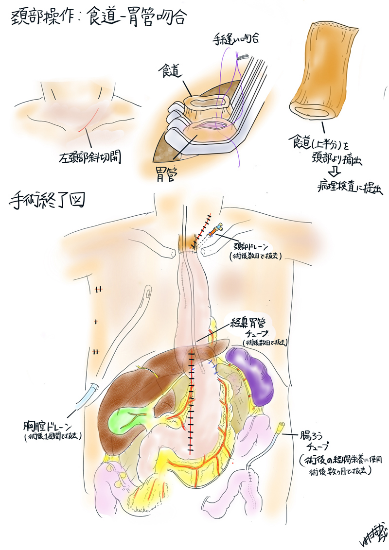
-
安全な周術期管理
縫合不全(ほうごうふぜん)とは、繋ぎ直した部分が術後に「漏れる」ことを指します。食道がんの術後合併症の一つであり、患者さんの術後経過に非常に大きな影響を与えます。われわれは胃壁内の血管ネットワークを利用した亜全胃再建という方法を用いており、この縫合不全の発生率を限りなくゼロに近づける工夫をしています。(縫合不全発生率:0.6%、全国平均10~15%)- 吉田和弘,他: 胃管再建術のコツと要点 安全な頸部食道亜全胃 手縫い吻合法 臨床外科 71(9):1087-1091,2016
- 田中善宏,他:外科治療 食道再建 胃を用いた再建. 日本臨牀. 76(8):311-319, 2018
- 今井健晴,他:縫合不全ゼロを目指す亜全胃を用いた再建術. 手術. 73(6):877-884, 2019
- Kazuhiro Yoshida, et al. Subtotal stomach in esophageal reconstruction surgery achieves an anastomotic leakage rate of less than 1%. Annals of Gastroenterological Surgery. 2020
亜全胃再建の工夫 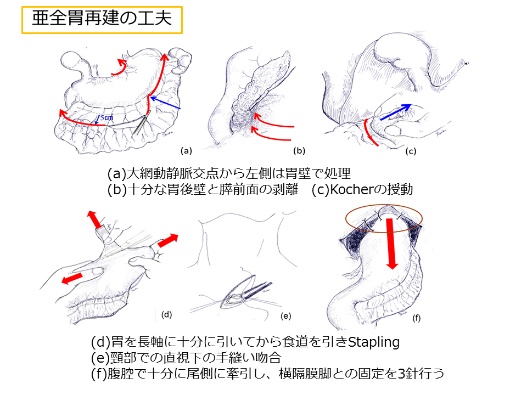
亜全胃の血流 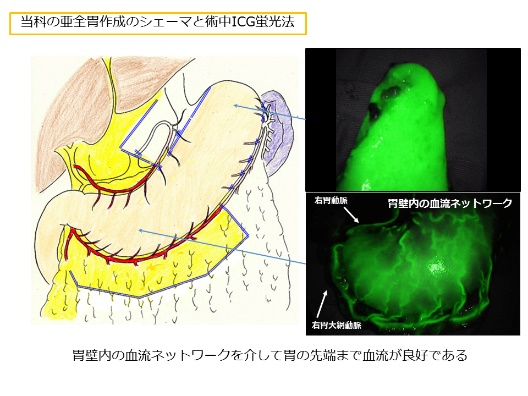
-
精緻な手術の追求
食道がん手術は専門性が高く難しい手術です。われわれは患者さんの負担を減らし、より根治的で安全な手術を提供することを目指しています。重要なことは、患者さんの解剖、つまり人間の構造を理解することであり、これらを日々研究し医学誌に報告しています。 -
化学療法(抗がん剤)
化学療法には手術を前提とした術前化学療法と、切除不能がんに対する化学療法があります。術前化学療法は、全身に広がった目に見えないがん細胞を事前に消し去り、手術で残り全てのがんを取り去ることが目的となります。切除不能がんに対する化学療法に関しては、近年、免疫チェックポイント阻害薬と呼ばれる新たな効能の薬の使用が認められ、更なる治療効果が期待できる時代になりました。われわれは適応ある患者さんに積極的に提案しています。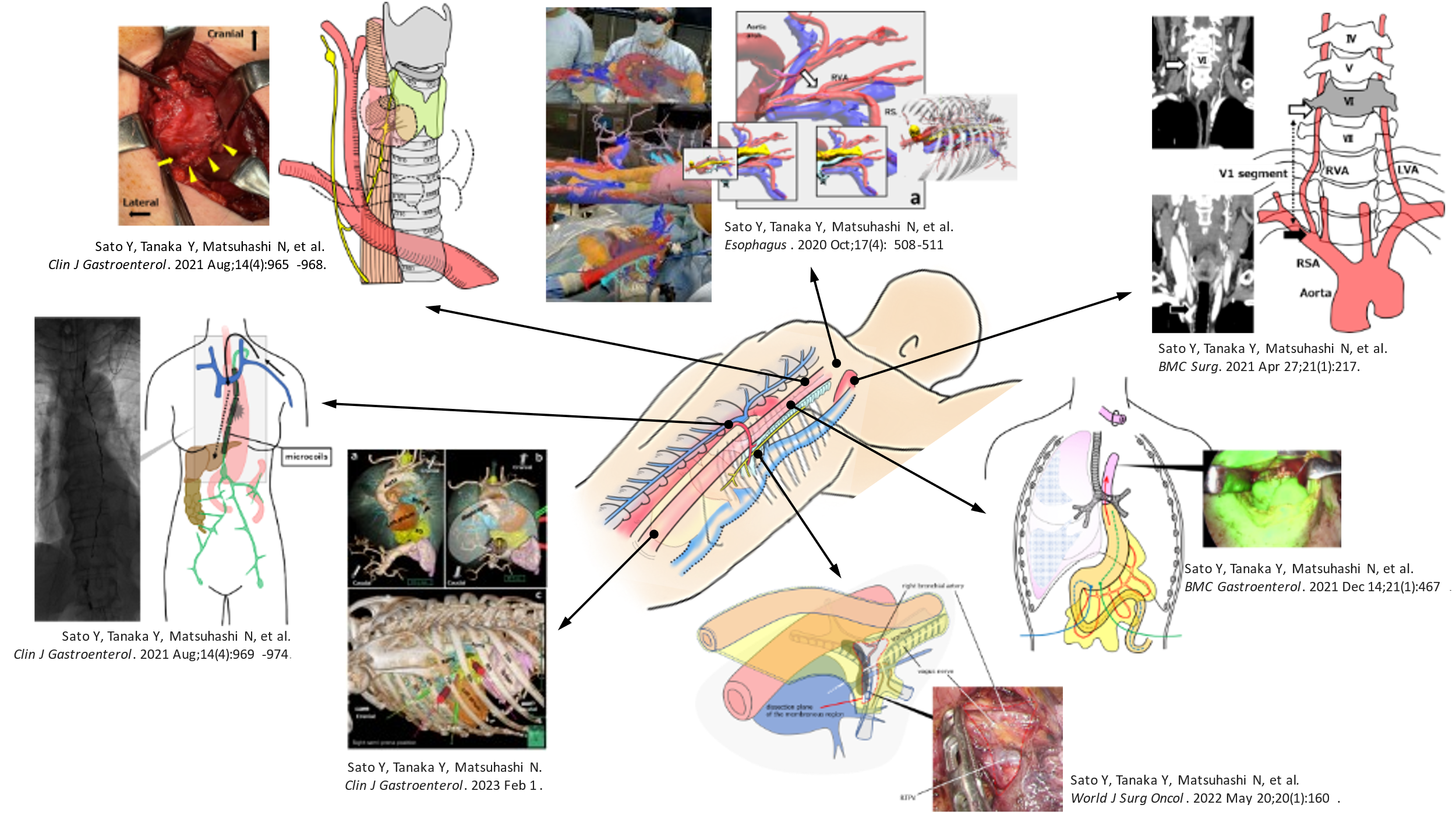
②化学療法
-
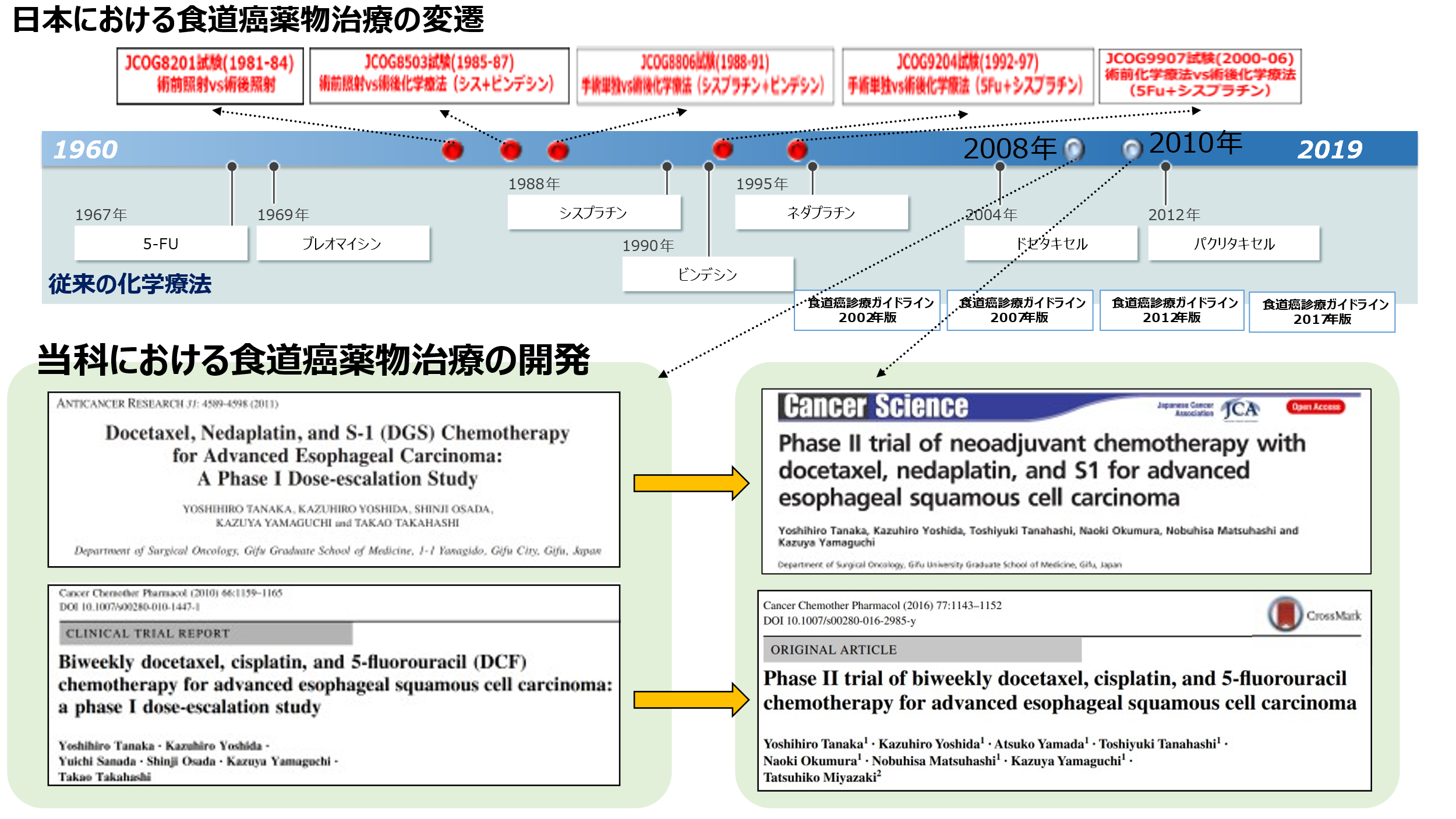
3剤併用の化学療法
従来は2種類の抗がん剤を用いた方法が主体でしたが、われわれは3種類の抗がん剤を組み合わせた新しい治療(Biweekly-DCF療法,DGC療法)を開発し、安全でより良い治療を提供しています。進行食道癌患者さんに奏効率93.8%という高い治療効果を得ています。- Tanaka Y, et al. Phase II trial of biweekly docetaxel, cisplatin, and 5-fluorouracil chemotherapy for advanced esophageal squamous cell carcinoma.Cancer ChemotherPharmacol. 77(6):1143-52, 2016.
- Tanaka Y, et al. Phase II trial of neoadjuvant chemotherapy with docetaxel, nedaplatin, and S1 for advanced esophageal squamous cell carcinoma.Cancer science. 107(6):764-72, 2016.
③積極的な栄養管理
-
進行食道がん患者さんは栄養状態が低下している場合がほとんどです。当科では積極的な栄養管理を併用して治療を行っております。手術後には経腸栄養を併用することで体重減少や筋肉量の減少を最小限に抑えることが可能となっています。
- 田中善宏,他:,がん患者の栄養管理‐コンプライアンス向上のための方策-臨床腫瘍プラクティスVol12 No1, 2016
良性疾患
食道アカラシア
食道アカラシアはまれな病気のため、治療が可能な病院が限られています。当院では内服治療やバルーン拡張で効果がみられず、長年の症状にお困りの患者様に対して、腹腔鏡下食道括約筋切開手術を積極的に行っております。傷も小さく、体に優しい手術を心掛けております。食道アカラシアでお困りの患者さんはぜひ当科へご相談下さい。
食道憩室
食道憩室は食道の壁の一部が袋状に膨らみ、食道周囲の筋層の隙間から突出した良性疾患です。憩室があるだけでは症状はありませんが、憩室内に食物が貯留すると炎症を起こすことがあり、まれに出血や穿孔を起こすことがあります。口臭の原因となることもあります。当科では食道憩室の治療も積極的に行っております。もしお近くの病院で食道憩室と診断され、治療したほうがよいか迷われている方は、症状の有無に関わらず一度当科へご相談下さい。
その他、良性腫瘍
食道平滑筋腫をはじめ、様々な良性疾患で手術適応がある患者さんに対して、胸腔鏡下の腫瘍切除を行っております。
胃外科
スタッフ
-

奥村直樹
准教授
-

安福至
講師
-

土屋博
助教・大学院
特色
胃外科では、胃がんのほか、GISTなどの胃粘膜下腫瘍、食道裂孔ヘルニアなどの上部消化管疾患対する手術に加え、高度肥満症に対する減量代謝改善手術や、胃がんやGISTなどに対する化学療法(抗がん剤治療)にも力を入れて診療を行っております。当科ではチーム医療を心がけており、胃外科医だけでなく、消化器内科医、看護師、管理栄養士、薬剤師、理学療法士など患者さんの治療に関わる全てのスタッフの連携をはかり最善の治療を提供できるよう心がけています。胃の切除後は体重減少があり、食事制限も必要となりますが、手術前後入院中だけでなく術後外来通院中も定期的な栄養指導を行い、食事や栄養状態について医師や管理栄養士に相談できる体制を整えています。また当院には抗がん剤治療の専門医であるがん薬物療法専門医のなかでも消化器がんの専門医が在籍しており、胃外科と連携し胃がんの抗がん剤治療についても最新のエビデンスに基づいた治療を提供しています。
また近年胃がんの治療は手術が高難度化し、抗がん剤治療も複雑化していることを背景に、2022年から日本胃癌学会により病院の診療体制、診療実績に基づいた施設認定制度が開始となりました。当院は2023年5月現在岐阜県内で2施設のみの認定施設Aに認定されており、豊富な診療実績や専門医のもと質の高い胃がん医療を提供しております。さらに当院は岐阜県内で唯一の都道府県がん診療連携拠点病院に指定されており、岐阜県内のがん診療の中心的・指導的な施設として専門性の高い治療を提供しています。
診療実績
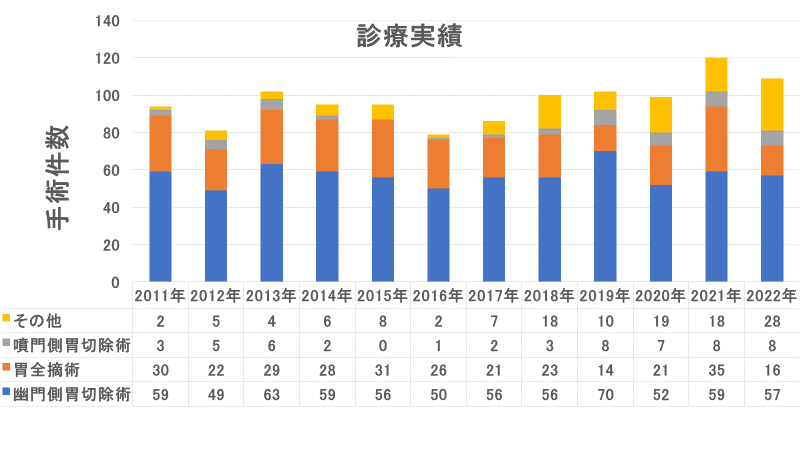
主な診療
岐阜大学胃外科では特に以下の4項目に重点を置き、診療にあたっております。
- 体への負担が少ないロボット支援手術や腹腔鏡手術
- 可能な限り胃を残す胃切除
- 胃がんステージ4でもあきらめない集学的治療・コンバージョンサージェリー(conversion surgery)
- 新たな胃がん治療の開発(臨床試験・治験)
① 体への負担が少ないロボット支援手術や腹腔鏡手術
胃がんの手術はこれまで開腹手術が基本でしたが、近年は小さな傷から手術を行う、腹腔鏡手術やロボット支援手術(低侵襲手術)が行われるようになってきました。当院でも内視鏡手術支援ロボット『da Vinc(ダビンチ) Xi』(図2)を使用したロボット支援手術や腹腔鏡手術を第一選択としており、近年この低侵襲手術の割合は増加傾向です(図3)。
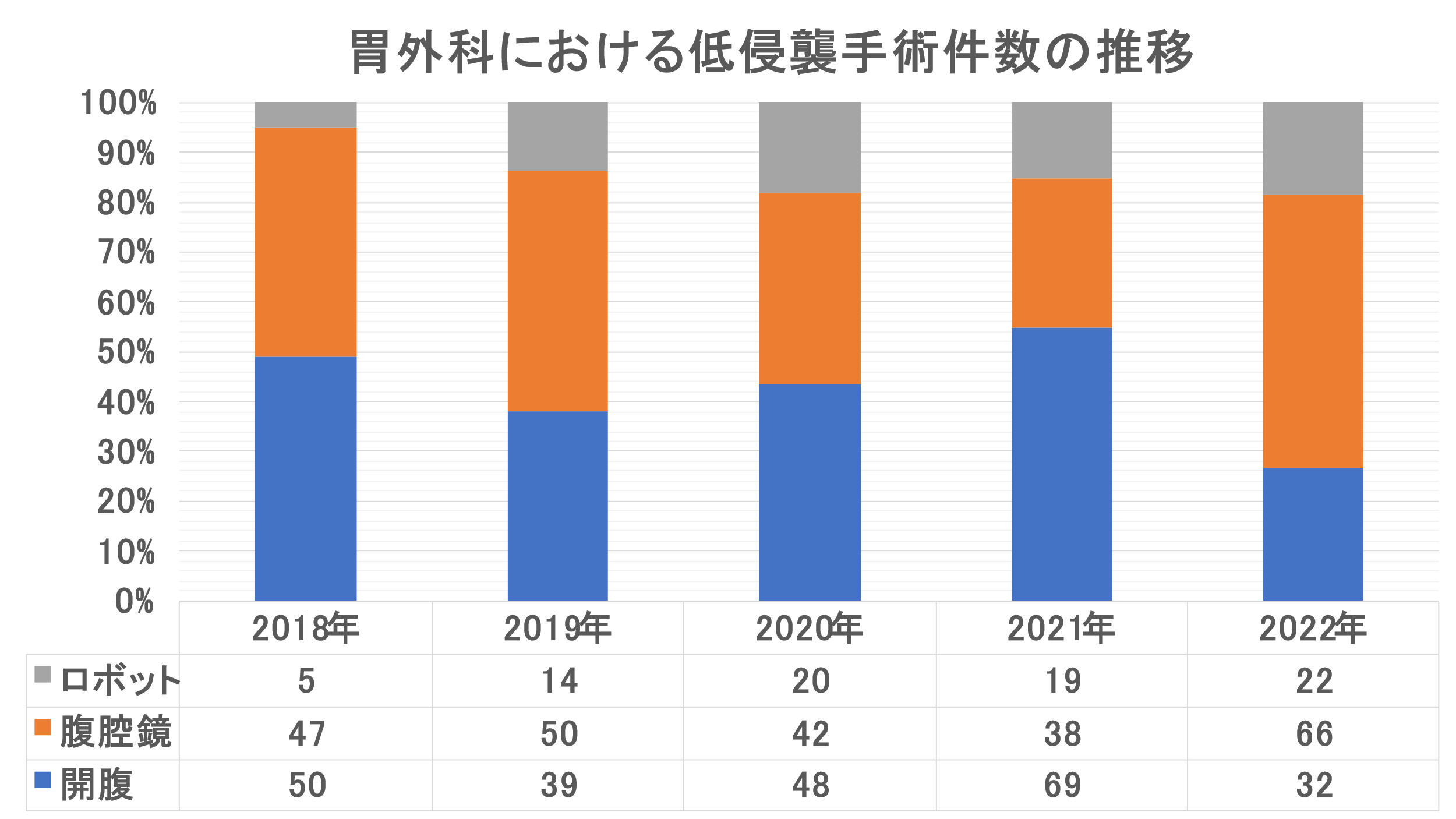
これらの低侵襲手術は患者さんの体への負担や痛みが少なく、回復が早いのが特徴ですが、安全に手術を実施するためには高度な技術が必要となります。当科には消化器ロボット支援手術の執刀有資格者は胃外科2名に加えて大腸3名、肝胆膵1名の合計6名在籍しています。また内視鏡外科学会による腹腔鏡手術技術認定制度である内視鏡外科技術認定についても胃外科2名を含めて合計7名が有しています。いずれも岐阜県内の病院では最多人数であり、制度面からも保証された安全で確実な手術を提供できると自負しております。
② 可能な限り胃を残す胃切除
胃切除を行うと一度に食べられる食事量が減り、体重が減少し、食後の下痢や腹痛などの症状(胃切除後症状)を呈することがあります。とくに胃全摘では体重減少率が大きく、胃切除後症状がおこりやすいため、当院では可能な限り胃を温存するように心がけています。他院で胃全摘が必要と判断された患者さんであっても、慎重に評価を行い、可能な限り胃を温存する手術をご提案いたします。 胃全摘の適応となりうる胃がん患者さんのうち、腫瘍の位置に応じて、胃下部が温存可能な場合には噴門側胃切除術を、胃上部が温存可能な場合には胃亜全摘術を行います(図4)。これらの術式は胃全摘と比較して体重減少が少なく、胃切除後症状の軽減が期待できますが、複雑な手術術式であり高度な技術が必要となりますので、安全に実施可能な施設は限られます。
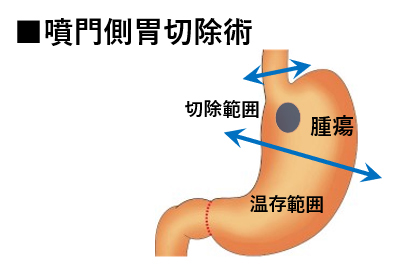
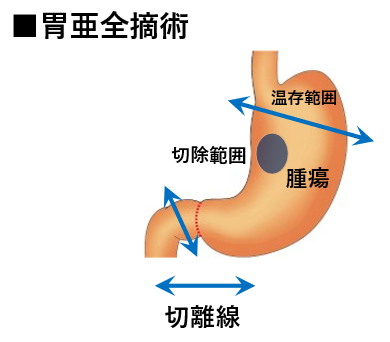
噴門側胃切除術は胃の入口(噴門)に近い腫瘍に対して、噴門側の胃を1/3~1/2程度切除し、残り2/3~1/2の胃を温存する手術です。また胃亜全摘術は噴門から腫瘍までの距離が確保できる腫瘍に対して、噴門を含む胃上部を温存する手術です。
③ 胃がんステージ4でもあきらめない集学的治療・コンバージョンサージェリー(conversion surgery)
胃がんは腹膜播種や肝転移などの遠隔転移があるとステージ4(cStage IVBまたはpStage IV)となり、手術ではなく抗がん剤(化学療法)が治療の中心となります。しかしながら抗がん剤で胃がんを治癒することは困難で、治療開始からの生存期間中央値(MST)は約15カ月とされています。近年このステージ4胃がんに対して化学療法が奏効した場合に、治癒を含めた生存期間の延長を期待して手術を行うconversion surgery(図5)による治療戦略が注目を集めています。
2010年頃から徐々にconversion surgeryの良好な治療成績に関する報告が増加しており、2021年に当科 吉田和弘前教授、安福至講師らにより『Stage IV胃癌におけるConversion therapyの意義に関する国際(日本・韓国・中国)多施設共同後ろ向き研究;CONVO-GC-1』の臨床研究結果が報告されました(Ann Gastroenterol Surg. 2021 Oct 20;6(2):227-240)。本研究ではconversion surgeryにより根治切除できた症例の生存期間中央値(MST)は56.6か月と報告されステージ4であることを考えると非常に良好な結果でした。この研究は胃癌治療ガイドラインにも記載(胃癌治療ガイドライン第6版CQ11)されており、これらの研究結果をもとに、ステージ4であっても治癒をあきらめない、積極的な治療を提供しています。
④ 新たな胃がん治療の開発(臨床試験・治験)
岐阜大学胃外科では、多くの治験と臨床試験(JCOG、JACCRO、がん集学的治療研究財団、ECRINなど)に参加し、がん診療連携拠点病院として新たな胃がん治療開発に積極的に取り組んでいます。その一つとして当科吉田和弘前教授により2018年にJACCRO GC-07試験の結果が発表されました(Yoshida.K et al. J Clin Oncol. 2019 May 20;37(15):1296-1304.)。この試験はpStage III胃がん患者さんに対する術後補助化学療法において、S-1+ドセタキセル併用療法とS-1単独療法を比較したランダム化比較第III相試験であり、当時の胃がん術後補助化学療法の標準治療であったS-1単独療法に対して新規治療であるS-1+ドセタキセル療法が3年無再発生存率において有意に良好であったというものです。これにより胃癌治療ガイドラインにおいて、「pStage III胃癌に対する術後補助化学療法として、S-1+ドセタキセル療法を推奨する(A)」と明記され、新たな標準治療となりました。また、JCOG胃がんグループでは、吉田和弘前教授が研究代表者となり『病理学的Stage II/IIIで“vulnerable”な80歳以上の高齢者胃癌に対する開始量を減量したS-1術後補助化学療法に関するランダム化比較第III相試験(JCOG1507 BIRDIE試験)』を行っております。その他にも当科では多くの治験、臨床試験に参加しており、条件を満たし、参加を希望される患者さんには治験、臨床試験による治療をご提案いたします。
当科では患者さんに寄り添った最善の治療方法をご提案いたします。セカンドオピニオンにも対応いたしますので、他院で治療中、または治療を計画中の患者さんもお問合せください。
大腸外科
スタッフ
-

松橋延壽
教授
-

木山茂
講師
-

田島ジェシー雄
講師
-

浅井竜一
助教
-

松本圭太
助教
特色
- 精緻で安全な低侵襲手術の普及と開発
- 下部直腸癌における肛門温存術(ISR:内肛門括約筋切除術、経肛門手術)と術後排便機能障害における仙骨刺激療法
- 切除不能・進行再発大腸癌に対する積極的外科治療
- 臨床試験・治験への積極的な参加
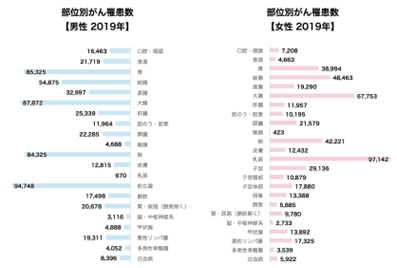
大腸癌の罹患数は増加傾向にあり、全国統計では2019年男女合わせ最多となっています。一方で死亡数は緩やかに減少傾向にあり、治療の発展に寄与しているところがあります。
当科では、多施設と連携して臨床試験、治験を行っており、大腸癌の根治を目指して外科的治療・薬物療法の更なる発展に取り組むと同時に、より安全でより苦痛の少ない医療の提供を心がけています。

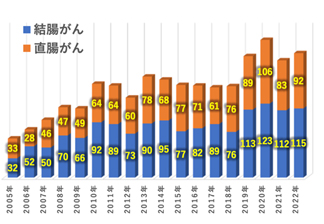
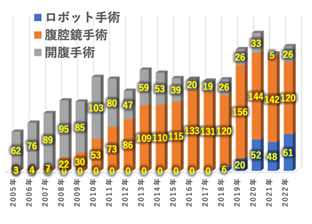
当科では年間200例前後の原発性大腸癌手術を行なっており、80%以上がより低侵襲な腹腔鏡手術で行われています。また2018年の保険収載よりロボット手術も導入開始され、2023年3月時点で総数200例に達し、年々増加傾向にあります。また大腸癌以外にも炎症性腸疾患に対する治療も積極的に進めています。
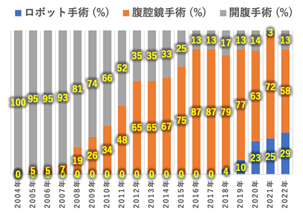
① 精緻で安全な低侵襲手術の普及と開発
当科における腹腔鏡下手術のあゆみ
1991年に世界で初めて米国で大腸がんに対する腹腔鏡下手術が報告されました。以来、日本にも導入され、臨床研究として先進的施設で行われていました。1990年代の後半に良性疾患や早期がんまでの制限つきで健康保険の適応ができるようになり、さらに2000年代の前半にすべての大腸がんに適応拡大がなされ、全国的に急速に広がりました。
当科においても、2005年に腹腔鏡下手術を導入し、2022年には大腸がんにおいて1500例を超えました。安全性、根治性を検証しながら、適応術式を広げ、2011年には側方郭清術も腹腔鏡下で施行し、2016年以降は大腸がん待機手術の85%以上が腹腔鏡下手術となりました。また、潰瘍性大腸炎、家族性大腸ポリポーシスなどの疾患で施行される大腸全摘術においても2010年に腹腔鏡下手術を導入し、2022年に20例を超え、近年増加傾向です。
ロボット支援下手術の導入と現状
2018年、直腸がんに対し、ロボット支援下手術が保険収載され、2018年11月より当科でも開始し、2023年3月には200例を超えました。現在、待機直腸がん手術のうち約90%がロボット支援下で施行されています。2022年には結腸がんにも、ロボット支援下手術が保険収載され、2022年11月より当科でも開始しています。
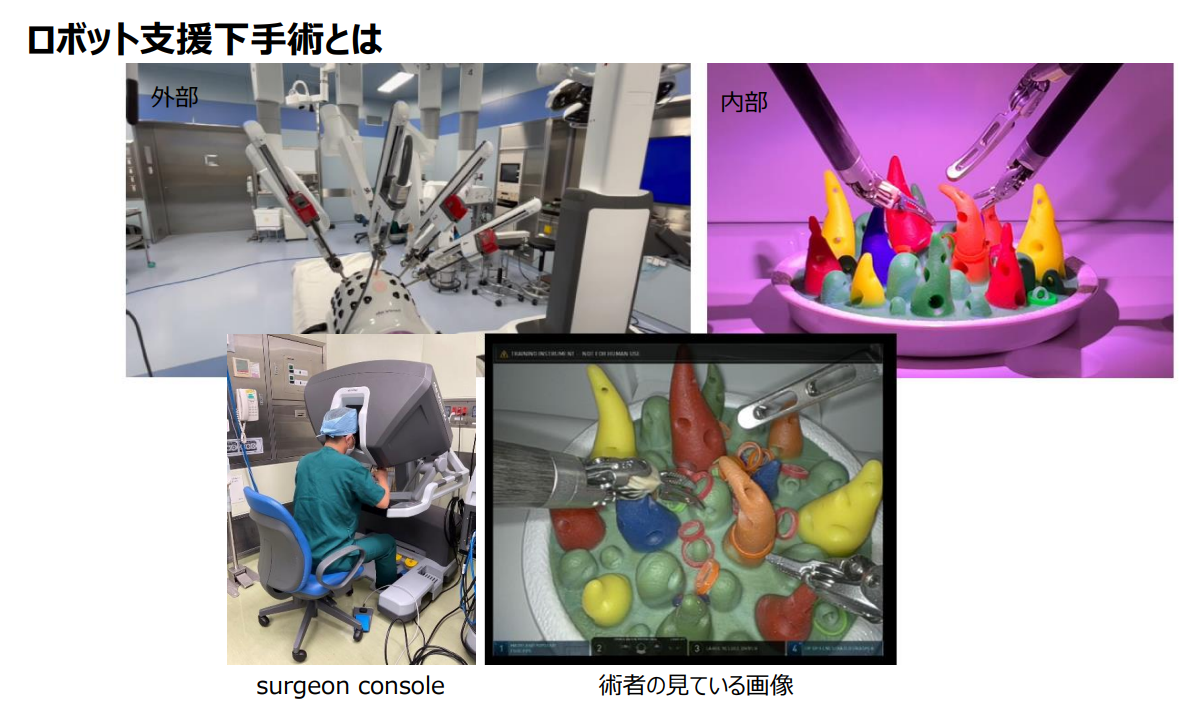

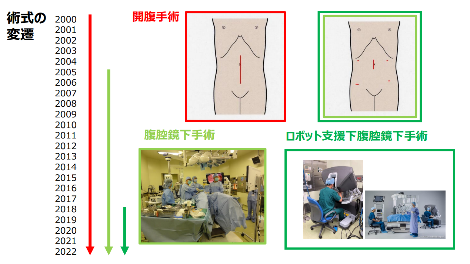
手術体制・教育体制
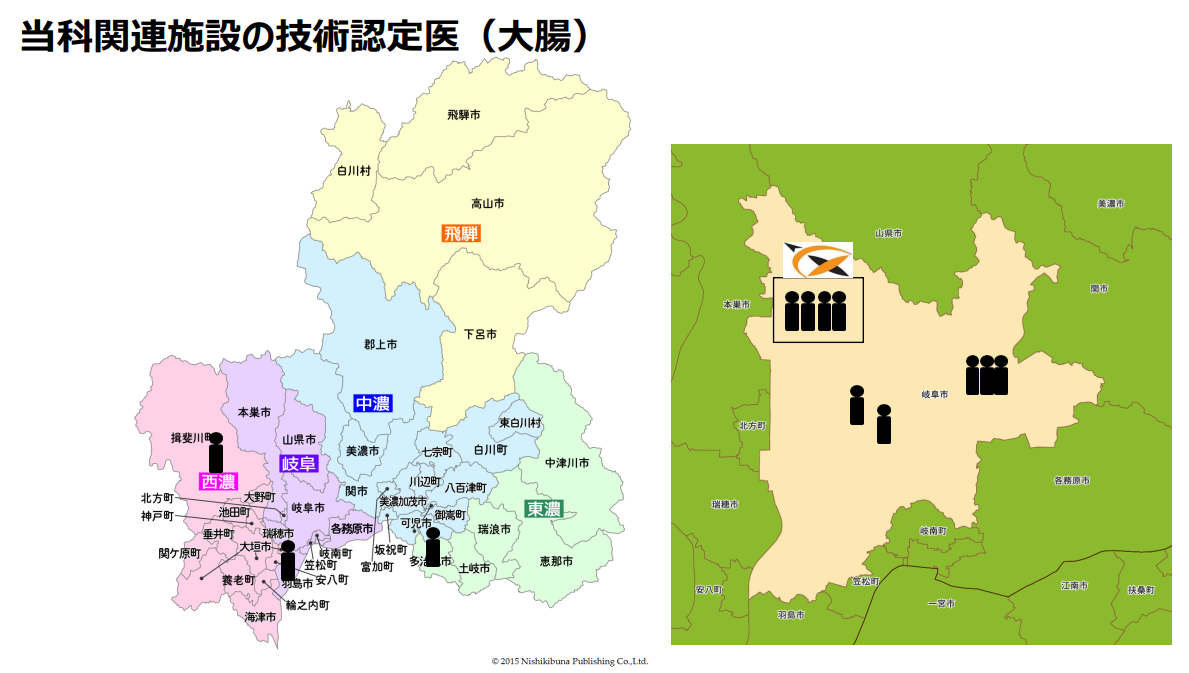
2003年に日本内視鏡外科学会において内視鏡技術認定医制度が開始されました。技術認定医試験はビデオ審査を有する試験で合格率は20-30%で推移する難試験とされています。
当科においても内視鏡技術認定医(大腸)を2013年に高橋前特任教授が取得し、現在、当科関連施設全体で12名が内視鏡技術認定医(大腸)を取得されています。そのうち、当科では2023年現在、松橋延壽教授、木山茂講師、田島ジェシー雄講師、深田真宏助教の4名が在籍しており、すべての大腸がん手術においては技術認定医が関与しています。
また、ロボット支援下手術においても2020年に日本内視鏡外科学会においてプロクター制度が導入され、2021年に松橋教授が取得されました。術者資格の取得も積極的に進め、現在、松橋教授、木山講師、田島講師の3名がロボット支援下手術の執刀にあたっています。
手術教育においては、当科では2015年6月より「岐阜内視鏡外科塾」でのビデオクリニック、「次世代岐阜内視鏡外科Labセミナー」での腹腔鏡下トレーニングセミナーを定期的に開催し、腹腔鏡下手術の普及、技術向上に努めています。また、新術式、希少術式に対するシミュレーション、トレーニングのために、2022年11月からカダバーでの手術実習も施行しています。

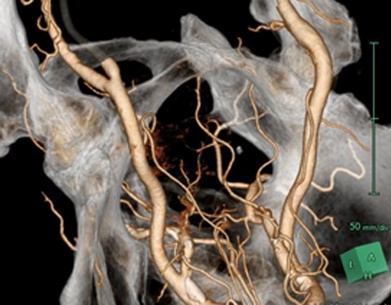
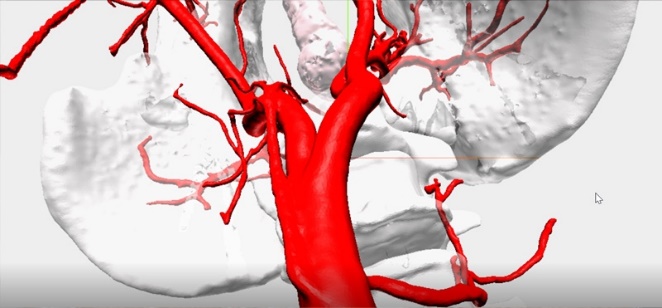
造影CTから得られる画像を3D VINCENT画像に変換することで、側方郭清において重要となる血管走行がより明瞭となり術前のシミュレーションが十分に可能となります。また、安全な手術を行う一助として3D画像をもとにVR(Virtual Reality)を用いたNavigation Surgeryに取り組んでいます。 Future surgery VRとして食道癌治療に実践して有用であったことを報告しており、現在、直腸癌側方郭清における有用性を検証中です。
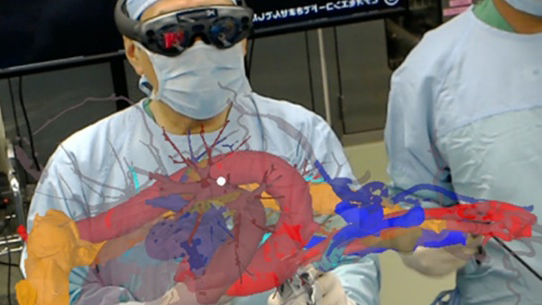
- Sato Y, Matsuhashi N, et al. Holographic image-guided thoracoscopic esophagectomy provided precise spatial recognition in esophageal cancer surgery. Esophagus. 17(4) :508-511. 2020.
② 下部直腸癌における肛門温存術(ISR:内肛門括約筋切除術、経肛門手術)と術後排便機能障害における仙骨刺激療法
直腸癌の中でも肛門に近い場所にできた直腸癌(腫瘍下縁が肛門縁より4~5cm以内)では、肛門ごと広く切除して永久的な人工肛門をつくる手術(マイルス手術)が標準治療でした。括約筋間直腸切除術(ISR)とは、永久的な人工肛門を避けるために、肛門括約筋(肛門を締める筋肉)のうち内側の括約筋である内肛門括約筋を切除して、残りの結腸と肛門を縫い合わせる手術です。ISRの術後には便もれなど、肛門機能が低下することもありますが、ISRにおける肛門機能が良好であったことを国際的雑誌に報告し評価を得ました。また直腸癌における手術術式の先進的な開発を行い国際的にも評価を得ています。
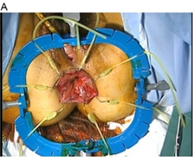
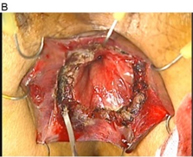
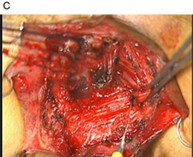
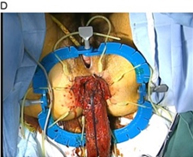
- Matsuhashi N, et al. Safety and feasibility of laparoscopic intersphincteric resection for a lower rectal tumor. Oncol Lett. 14(4):4142-4150. 2020.
最近ではさらに肛門近傍腫瘍あるいは巨大な腫瘍で腹腔側より腫瘍肛門側が切離できないような際にTaTME(経肛門的直腸間膜切除術)を行っています。高齢者および併存疾患で全身麻酔に耐えられないような患者さんにおいてはTAMIS(経肛門式内視鏡下手術)を行うなど、患者さんにあった最適な医療を行い、国際的雑誌に評価されました。
術後排便機能障害において現在様々な治療が行われています。生活習慣の改善、薬剤治療、骨盤底筋体操、バイオフィードバックなどを行いそれでも改善の見込みがないような患者さんにおいては仙骨神経刺激療法を行っています。心臓ペースメーカーのような小型の刺激装置をおしりのふくらみに植え込みますが、この刺激装置を埋め込む前に、2週間ほどリード(神経へ刺激を伝達するための細い線)のみを入れて体の外から、試験的に刺激を送って治療の効果が得られるかどうかを確認します。この試験刺激によって効果が確認された方のみ、刺激装置の植え込み手術へと進みます。刺激装置を植え込んだ後も患者さんの状態や症状に合わせて、刺激方法や電気刺激出力の設定を患者さん自身が調整することができます。直腸癌の手術を行った患者さんにおいても効果があるとされており、積極的に行っています。岐阜県で初認可され2023年まで多くの症例を経験しています。脳深部刺激、脊髄刺激、仙骨刺激と3領域網羅は全国2施設のみであり、全国大学病院では岐阜大学のみです。
③ 切除不能・進行再発大腸癌に対する積極的外科治療
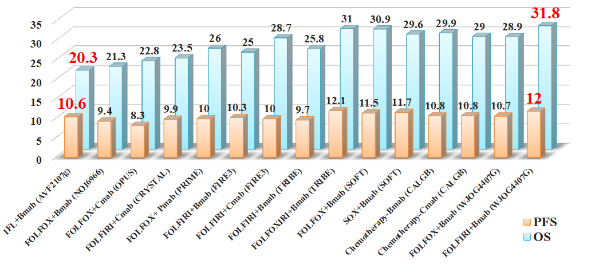
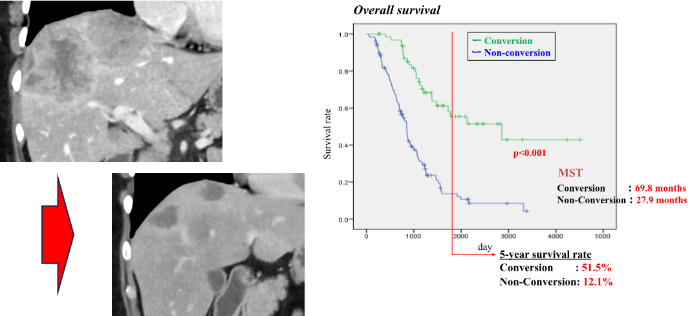
この図は切除不能・進行再発大腸癌に対する様々な臨床試験における、生存期間(OS)、無増悪期間(PFS)を示したものです。OSは次第に延長し10ヶ月以上の生存期間延長が得られていますが、無増悪期間はほとんど変わりません。この生存期間の延長は、薬物療法の発展やそのマネジメントに寄与するところが多いと考えますが、薬物療法が著明に縮小した病変に対しては、積極的に外科的切除、いわゆるコンバージョン手術を行い、治癒を狙うことを心がけています。 当科で行なったコンバージョン手術成績を示します。薬物療法が奏功し、根治切除が可能となった症例は5年を超える長期生存が得られており、手術ができなかった症例の27ヶ月に対し有意に生存期間の延長が見られます。
④ 臨床試験・治験への積極的な参加
当科では、SCRUM-JapanやCIRCULATE-Japan、JCOG、JACCROなどに参画し、多施設と連携して積極的に臨床試験、治験を進めています。 特にSCRUM-Japanにおいては、GOZILA試験、MONSTAR試験、COSMOS試験などに多くの症例を登録し、ゲノム情報を用いた新薬の開発や新規バイオマーカー探索の研究に参画しています。

炎症性腸疾患
スタッフ
-

松橋延壽
教授
-

木山茂
講師
-

田島ジェシー雄
講師
-

浅井竜一
助教
-

松本圭太
助教
特色
炎症性腸疾患(潰瘍性大腸炎・クローン病)および遺伝性腸疾患(家族性大腸腺腫症、リンチ症候群)に対する低侵襲手術から拡大手術
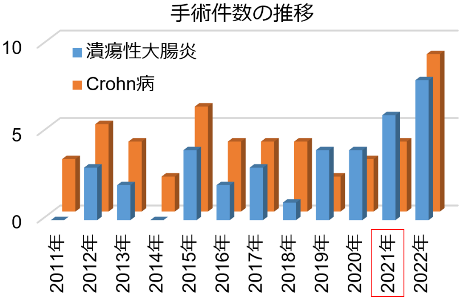
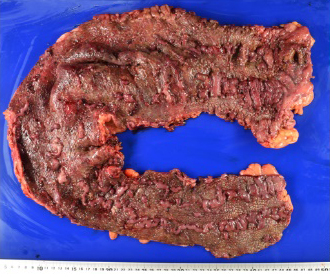
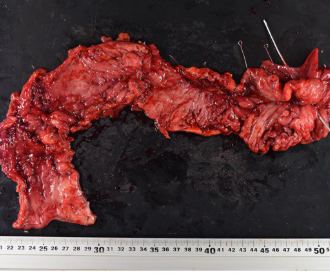
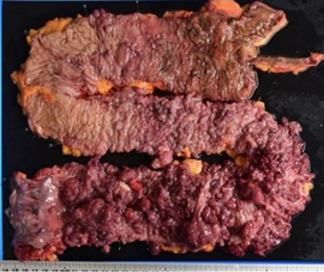
炎症性腸疾患(潰瘍性大腸炎・クローン病)はわが国では増加の一途を辿っています。これまで、県内の炎症性腸疾患の方の中には受診すべき病院がわからず、県外の病院へ通院されておられる方も少なくありませんでした。当院では2021年4月に炎症性腸疾患センターを開設し広く紹介を受け診療に当たっています。
生物学的製剤を始め治療法は日々進歩しており、これまで治療困難であった方も安定して生活ができる一方、未だ手術が必要となることがあります。潰瘍性大腸炎に伴う中毒性巨大結腸症やクローン病に伴う瘻孔形成など重症例や難治例に対する治療も県内の総合病院より紹介を受け、積極的に行っています。消化器内科や小児科医師、薬剤師や栄養士など他の医療スタッフと密な連携を取って治療を行っており、センターの設立以降は特に手術件数が増加しています。
遺伝性腸疾患は、代表的なものにリンチ症候群(遺伝性非ポリポーシス大腸がん: HNPCC)と家族性大腸腺腫症(FAP)があります。内視鏡検査を含めたスクリーニング検査を行った上で遺伝性大腸疾患が疑われる場合には、ご家族も含め遺伝カウンセラーとの面談を行い、遺伝学的検査のご提案も行っています。
手術の際には可能な限り、より低侵襲である腹腔鏡での手術を行っています。また、大腸全摘が必要となる潰瘍性大腸炎や家族性大腸腺腫症に対しては、肛門温存を基本とした手術をご提案しており、回腸を用いてJ-pouchを作成し、回腸肛門管吻合(IACA)または回腸肛門吻合(IAA)を行います。
肝胆膵外科
スタッフ
-

村瀬勝俊
特任教授
-

深田真宏
助教・臨床講師
-

東敏弥
助教・大学院
特色
肝胆膵外科は、肝臓、胆道(胆管、胆のう、乳頭部)、膵臓の外科治療を専門としています。 この領域は胆管や血管などが複雑に走行するため、手術も肝切除や膵頭十二指腸切除術など複雑で広範囲な切除が必要となります。一方、これらの領域にできた癌は、膵癌をはじめ悪性度が高く難治性癌の代表と言われています。また、肝胆膵領域における癌治療の特徴として、有効な化学療法が他臓器に比べ少ないため外科的切除の役割が大きく、積極的に切除を行っております。癌の浸潤が主要な血管や他臓器に及ぶ場合には、これらも合併切除し根治を目指します。このためには術前画像によるシミュレーションや他科とのカンファレンスを行い、綿密な治療プランを立て手術を行っています。当施設は肝胆膵外科学会認定修練施設であり年間約50例の高難度手術症例を実施しておりますが、他の施設と比較しても非常に良好な術後成績(術後合併症率・手術関連死亡率)となっております(図1)。
また、発症時は切除困難と診断された症例に対しても、化学療法や放射線療法で腫瘍の縮小を図り、その後の根治術を行っています。手術からの早期回復のため厳重な周術期管理を行っています。一方、日本内視鏡外科学会内視鏡技術認定医が2名チームに在籍しており、腹腔鏡下肝切除および膵切除術も積極的に行っております。2023年4月からはさらなる低侵襲治療を実現するためにロボット支援下手術を導入しております。

対象疾患
肝臓
良性:肝内結石症、肝嚢胞性疾患 など
悪性:肝細胞癌、肝内胆管癌(胆管細胞癌)、転移性肝腫瘍(大腸癌肝転移など)など
肝切除術
病気の状態と肝臓の機能を評価し、最適な術式を選択します。このため、CT,MRI画像から肝内部の血管走行を3D画像で確認し、手術シミュレーションを行います。
肝細胞癌
B型肝炎、C型肝炎ウイルスによる慢性肝炎や肝硬変が進むと肝臓癌(肝細胞癌)が発症することが知られています。近年ではアルコール性肝炎、脂肪肝から発生する肝臓がんも増えています。治療はがんの数や大きさによって手術・ラジオ波焼灼療法・カテーテル治療(TAE)・抗がん剤治療を選択します。もともと肝機能が低下している症例も多く、切除後にどれだけ肝機能を残せるかも考えながら切除を計画します。
転移性肝癌
多くは大腸癌の肝転移が対称となります。転移性肝癌の場合、化学療法と連携した治療が必要となります。当初切除困難と診断された場合でも、化学療法により肝転移が小さくなることで切除が可能となり、根治を目指します。
胆道
良性:胆のう結石症、胆嚢ポリープ など
悪性:胆管癌、胆嚢癌、十二指腸乳頭部癌(Vater乳頭部癌) など
胆道癌手術
胆道とは肝内胆管から総胆管~乳頭部までの 胆汁の流れ道のことを指します。この領域の癌の多くは黄疸をきっかけに発見されます。どこに病気ができるかにより手術は肝切除~膵頭十二指腸切除術までいくつかの術式があります。時には肝切除と膵頭十二指腸切除術を同時に行う場合もあり、この場合は10時間を超える手術となります。胆石症とは胆道に結石ができる病気で、食後の心窩部痛や胆のう炎、胆管炎をきたす場合があります。胆のう結石症の場合は、痛みや炎症など有症状となった場合に切除の対称となります。その多くは腹腔鏡下胆嚢摘出術で切除します。
膵臓
膵がん、膵管内嚢胞性腫瘍(IPMN、MCN)、膵内分泌腫瘍(インスリノーマ、ガストリノーマ等)、など
膵切除術
膵臓癌は年々増加傾向で、2014年がん統計では肝臓がんを抜き死亡原因の4位となりました。発見しづらく治療の難しいがんのひとつですが、医療技術の進歩とともに治療成績も向上しています。膵癌は浸潤傾向が強く、門脈などの周囲に浸潤していることが多く、手術では膵頭十二指腸切除術、膵体尾部切除術に加え、門脈合併切除術など他臓器合併切除術を行います(図2)。また、診断時切除困難と診断された場合、化学療法を先行し、その後切除を目指します。膵体尾部領域の悪性腫瘍に対しては積極的にリンパ節郭清を伴う膵体尾部切除術の適応としており、定型化された安全な手術を行っております(図3)。また2023年4月からは良性疾患や低悪性度疾患に対して、ロボット支援手術下膵体尾部切除術を導入しております(図4)。








乳腺外科
スタッフ
-

二村学
教授・科長
-

森龍太郎
准教授(医療情報部)
-

丹羽好美
助教
-

徳丸剛久
特任講師
特色
「乳腺外科」は、乳腺の病気を担当する唯一の診療科です(昔から乳腺の病気は婦人科ではなく外科が診ています)。女性のがんとして世界的にも最も多く、最近も増えている「乳がん」を中心に、「乳腺炎」や「乳腺良性腫瘍」のほか、遺伝性乳がん卵巣がん症候群のような産婦人科や消化器科との連携が必要な疾患を扱います。岐阜大学病院の乳腺外科は、診断と治療に熟練した専門医と最新の器機が整備されています。ご自分で乳房の異常を発見されたり、がん検診や健康診断のほかに地域の診療所や総合病院の検査で発見された乳がんの治療を行っています。一人ひとりの患者さんに最善を尽くすため、それぞれの病状について事前のカンファレンスで真剣に議論しながら、治療方針や手術術式を決めています。かかりつけ医や紹介医との連携を大切にしていますので、紹介状を持参していただければ、よりスムーズに安心して治療が受けられます。
診療実績
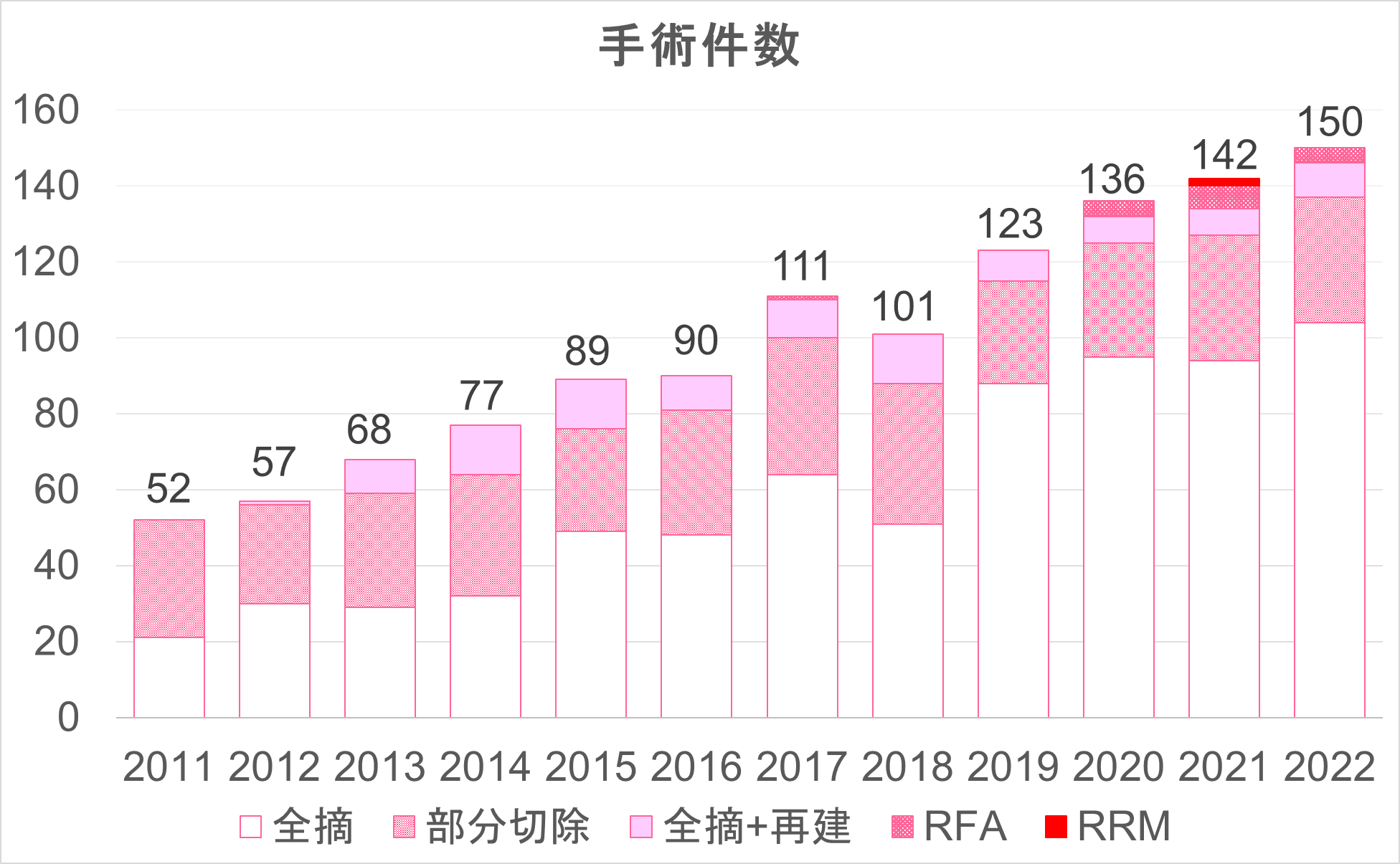
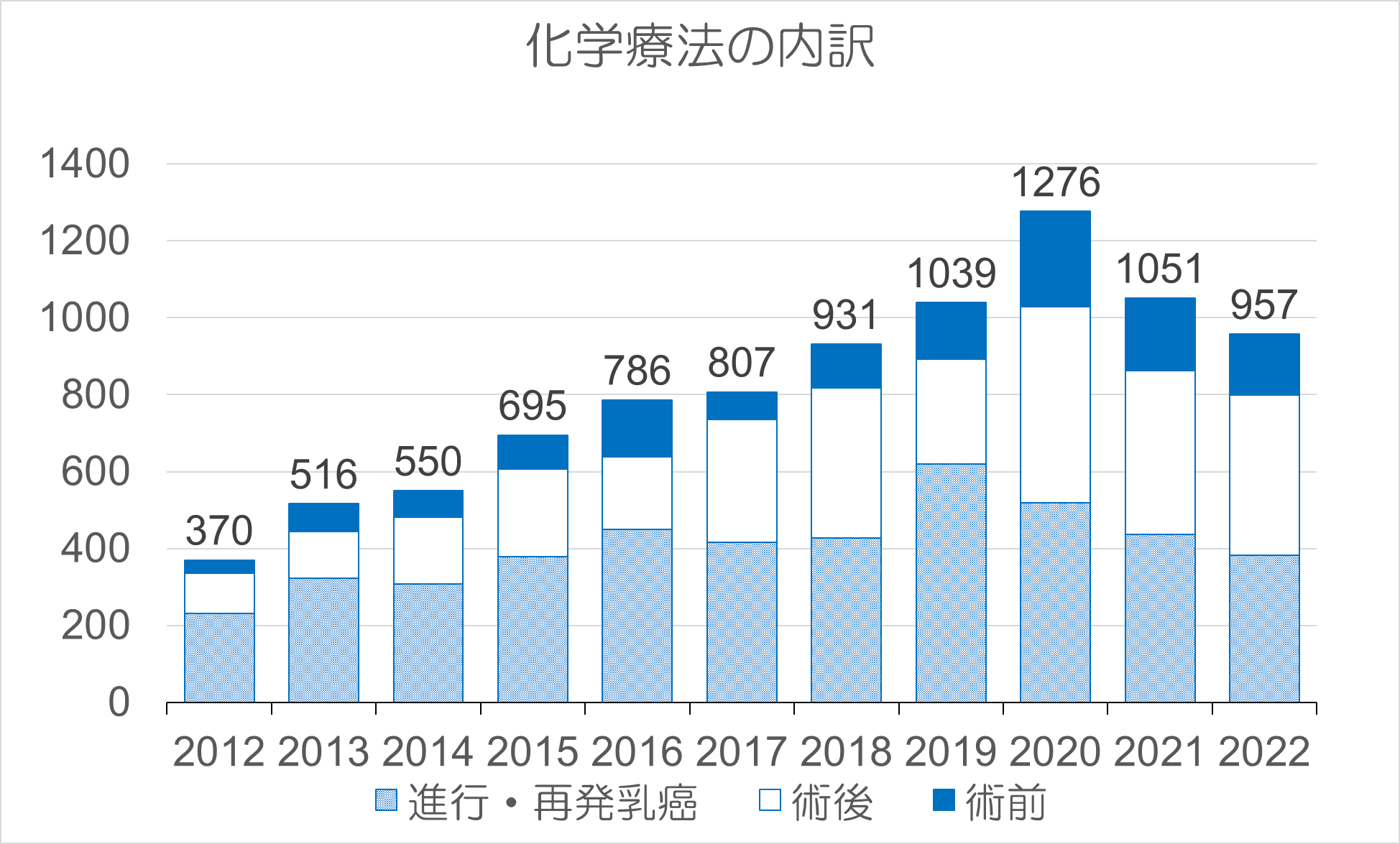
乳がん
①手術
乳房全摘から温存手術(部分切除、ラジオ波焼灼療法)まで縮小手術を中心として乳腺のあらゆる手術に対応しています。不要な腋窩リンパ節郭清を避けるためにセンチネルリンパ節生検をいち早く導入し、エビデンスに基づいた縮小手術を行っています。また、遺伝性乳がん卵巣がん症候群と診断された患者さんにたいする、予防的乳房切除も手掛けています。
乳房に対する手術
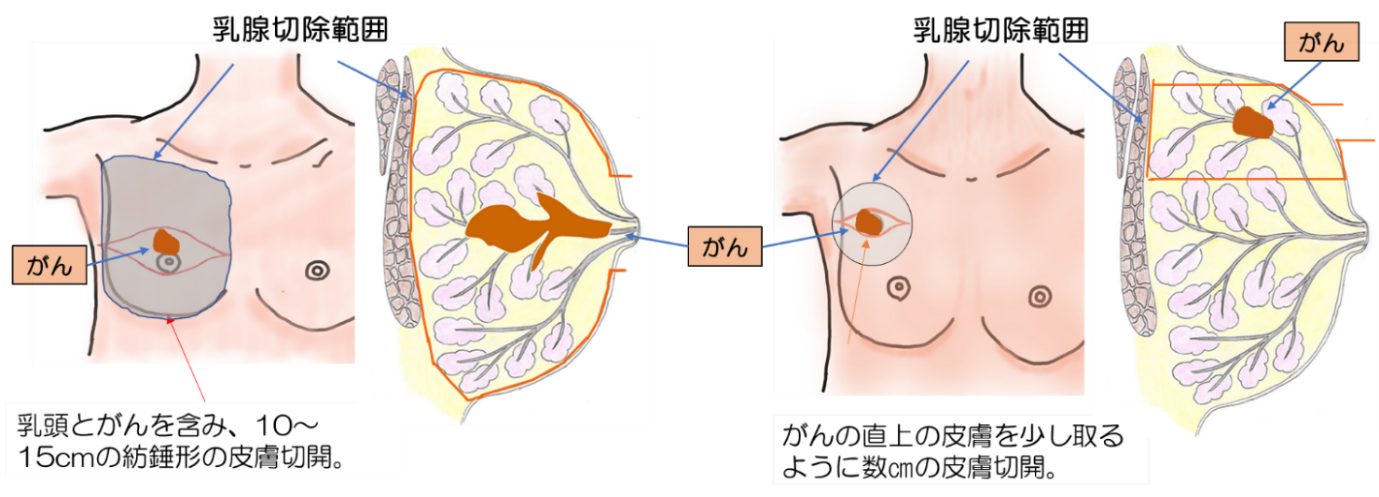
乳房全摘術から乳房温存手術(温存)まで縮小手術を中心として乳腺のあらゆる手術に対応している。最近は術前化学療法にも力を入れており、従来ならば温存不可能であった症例が温存可能となる症例が増加しています。
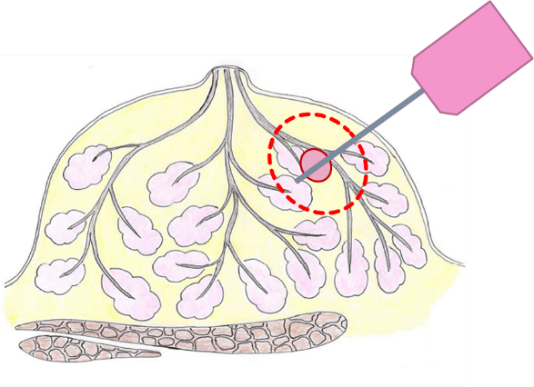
また、患者申し出医療として、ラジオ波焼灼療法を行っており、現在、東海地区では、岐阜大学医学部附属病院のみである。この療法は小さな乳癌(≦1.5cm)に対して切らずに治療をするので、患者さんへの負担を抑えた療法になります。
腋窩に対する手術
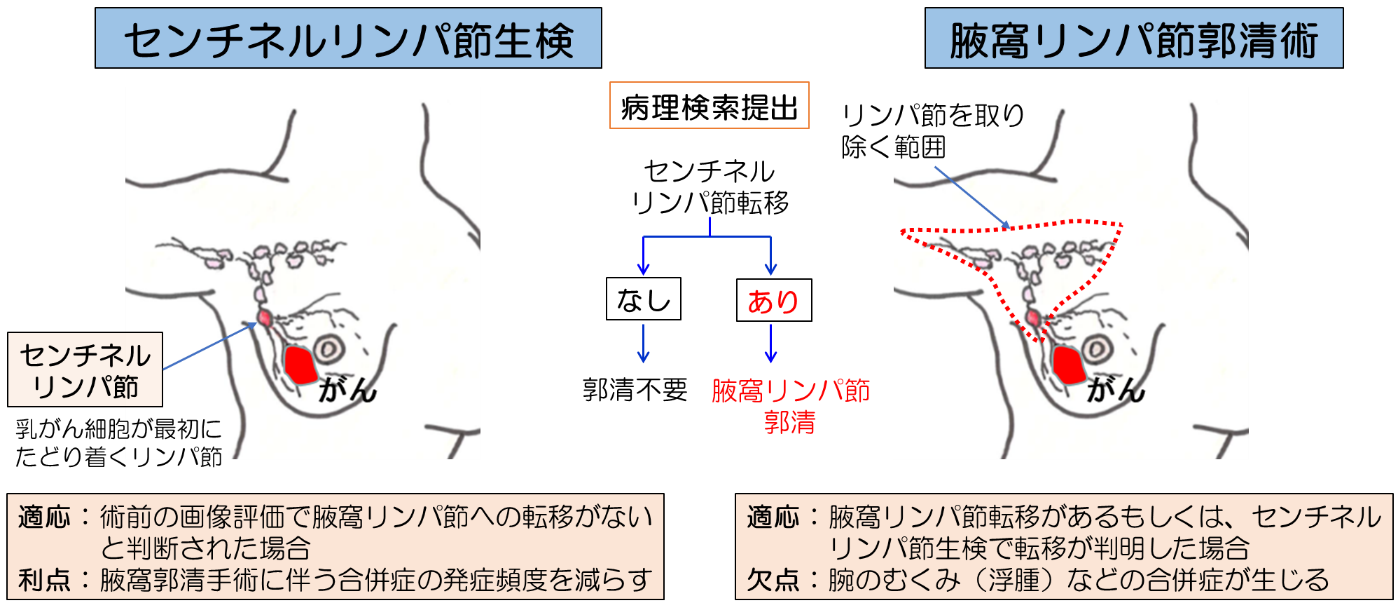
なお、最近ではリンパ節転移がわずかの場合には、腋窩リンパ節郭清術も省略する治療方針をとることもあります。
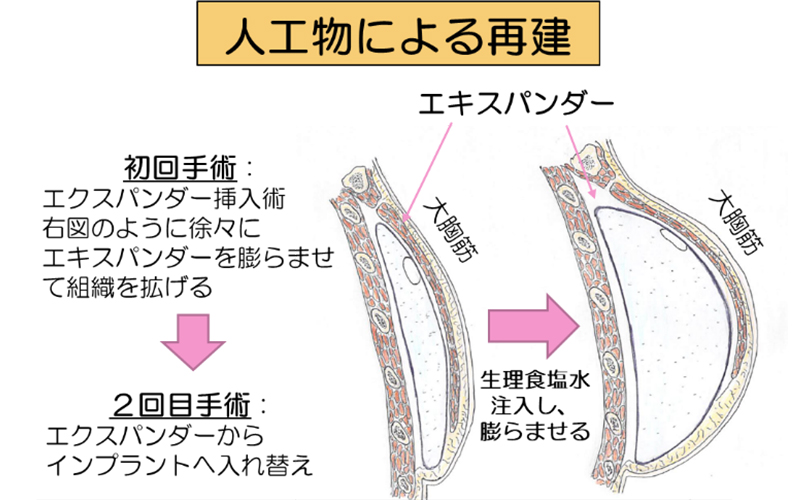
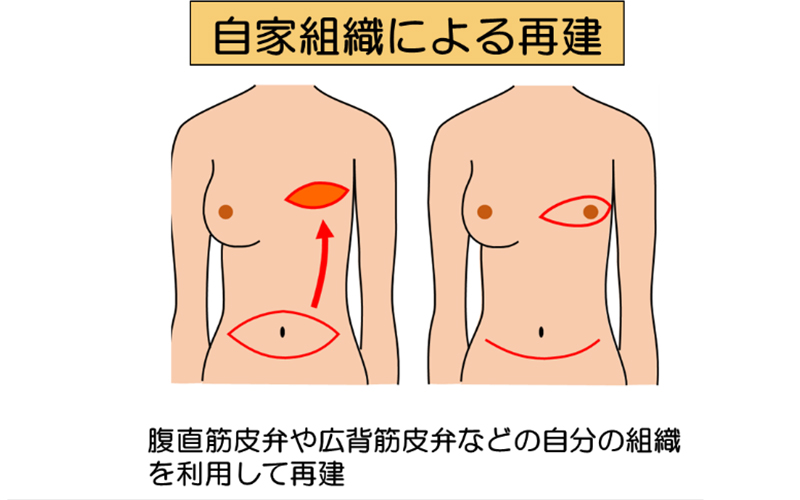
乳房再建
形成外科との連携によって、適応があれば乳房再建手術も施行可能です。
②薬物治療
以下のようにサブタイプに分けて使用する薬剤を選択します。
| サブタイプ | ER/Pgr | HER2 (過剰発現) | 薬物療法 |
|---|---|---|---|
| Luminal | +/+ +/- | - | 内分泌療法 ±化学療法 |
| HER2陽性 | -/- | + | 抗HER2療法 +化学療法 |
| トリプルネガティブ | -/- | - | 化学療法、免疫療法 |
薬物療法については基本的に乳癌診療ガイドラインに則った治療を行い、チーム医療を推進しています。当科スタッフにがん診療専従薬剤師、看護師を交えた症例検討会を毎週行い、個々の患者さんの情報検討・収集に努めています。薬剤師は毎回治療前面談を行い、治療にかかわる副作用を細かくチェックし、副作用の早期発見・対策に務めています。看護師は乳腺外来、化学療法室の両方できめ細やかな患者観察・サポートに余念がありません。最先端の治療薬や治療技術を提供する治験や臨床試験に参加いただくことも可能です。
③放射線治療
乳房温存療法は放射線療法との併用が原則です。当院では放射線治療専門医による最新の照射機器を用いた照射療法を行っています。その他にも、局所病変のコントロール・骨転移などへの緩和照射・ストロンチウム製剤を用いた治療も放射線治療医との連携によって施行可能です。
④緩和治療
現在では治療時期はいつであっても日常の生活を有意義に過ごしていただくためのすべての方法を緩和医療として捉えることができます。私たちはチーム医療ですべての患者さんを支えていきます。当院では主治医、麻酔科医師、精神科医師、薬剤師、看護師(乳がん看護認定看護師も在籍)、栄養士、ケアマネージャーが緩和ケアチームを構成し、生活の質(Quality of life)を保つ方法を考えながら治療を進めるよう努力しております。
小児外科
スタッフ
-

加藤充純
准教授
-

仙石由貴
特任助教
-

坂野慎哉
特任助教
特色
小児外科では、生まれたばかりの新生児から16歳未満の中学生までを対象に、心臓血管外科(心臓や大血管)、脳神経外科(脳や脊髄)、整形外科(骨や筋肉)領域以外の疾患の手術治療を中心に行っております。
小児外科ではこどもの成長・発達を考慮し、手術時期や手術方法をきめ細かく検討していくとともに、大学病院という利点を生かして小児科、消化器外科内科、呼吸器外科、心臓血管外科、泌尿器科などの専門医と協力して手術を行うこともあります。また最近では成人外科で普及が進んでいる胸腔鏡や腹腔鏡を用いた鏡視下手術は、小児外科手術にも導入されてきております。当科では小児にこそ低侵襲で傷が小さいこれら鏡視下手術が必要と考え、積極的に導入しております。
主な疾患
鼠経ヘルニア・陰のう水腫
お腹の中の内臓(腸や大網(脂肪)、卵巣など)が飛び出してきて鼠径部が腫れる病気で、いわゆる「脱腸」です。こどもの外科手術では一番多い病気で、生後間もなくは自然に治ることもありますが基本的には手術でしか治せません。手術はヘルニアの原因になっている腹膜の穴を糸で縛り、内臓が脱出しないようにします。当院では昔から行われている鼠径部切開法に加え、腹腔鏡による手術も行っております。
臍ヘルニア
いわゆる「でべそ」です。多くの臍ヘルニアはおなかの筋肉が発育してくる1歳頃までに自然に治ったり、綿球で圧迫する方法などで改善します。1歳を越えてもヘルニアが残っている場合や、皮膚がたるんでしまってお臍の形が悪くなった時には、手術が必要になることもあります。
急性虫垂炎
大腸の入り口近くにある虫垂が化膿した状態で、いわゆる「盲腸」としてよく知られている病気です。小・中学生に多い病気ですが、幼児期に発症することもあります。軽症の場合では抗生剤治療で治ることもありますが、中等症以上では手術の方が早く確実に治ることが多くあります。当科では腹腔鏡下手術を積極的に行っております。
便秘症
こどもの便秘の大部分は原因不明で、最近増えてきております。1週間に3回以下の排便は改善した方が良いといわれています。多くの便秘症は生活や食事の指導、薬物治療(内服、坐薬、浣腸など)で治りますが、稀に腸そのものに異常があって便が出せない場合があります。この際には外科的治療が必要となることもあります。
その他の疾患
頭頚部疾患
正中頸嚢胞、側頸瘻、梨状窩瘻、リンパ管腫、血管腫など
呼吸器・胸郭疾患
嚢胞性肺疾患、肺分画症など
食道疾患
異物誤嚥・誤飲、胃食道逆流症、先天性食道閉鎖症、食道狭窄症(先天性)、食道アカラシアなど
肝臓・胆道疾患
胆道閉鎖症、先天性胆道拡張症、胆石症、門脈圧亢進症など
消化管疾患
肥厚性幽門狭窄症、胃軸捻転、消化管穿孔、腸閉鎖症、腸回転異常症、腸重積症、メッケル憩室、腸管重複症、腸閉塞、ヒルシュスプルング病、直腸肛門奇形、肛門周囲膿瘍・乳児痔瘻、裂肛、壊死性腸炎、胎便性腹膜炎、腸管ポリープ、鎖肛など
腹壁・臍疾患
臍帯ヘルニア、腹壁破裂、臍炎・臍肉芽腫、陰嚢水腫・精索水腫・ヌック水腫など
腫瘍
神経芽腫、ウイルムス腫瘍、肝腫瘍、胚細胞腫瘍(奇形腫)、横紋筋肉腫など

